难以控制的出血是严重创伤患者“可预防性死亡”的主要原因。研究显示,严重创伤紧急救治时的输血治疗分秒必争,输血每延迟1min,死亡风险增加5%。
为规范救治,中华医学会发布了《严重创伤患者紧急救治血液保障模式与输血策略中国专家共识(2024版)》。本文结合最新共识及《临床用血技术规范(2025年版)》,系统梳理大量输血的定义、评估、策略及核心注意事项。
一、大量输血:定义与病理生理
1.什么是大量出血?
24h内丢失一个自身血容量(正常成人体重的7%;儿童体重的8%~9%);或3h内丢失50%自身血容量;或成人出血速度达到150mL/min;或出血速度达到1.5mL/(kg·min)超过20min;失血导致收缩压低于90mm/Hg或成人心率超过110次/min。产后出血指胎儿娩出后24小时内,阴道分娩者出血量≥500ml,剖宫产者≥1000ml,严重产后出血指胎儿娩出后24小时内出血量≥1000ml。
2.什么是大量输血(MTP)?
成人患者在<24h输注红细胞悬液≥18U(1U红细胞悬液为200ml全血制备,下同),或者<24h输注红细胞悬液≥0.3U/kg(体重),或3h内的血液输注量达到患者自身血容量的50%以上。
3.潜在并发症与风险
快速失血与大量输血常导致机体陷入“致命三联征”(低体温、酸中毒、凝血病)的恶性循环。
·代谢异常:枸橼酸盐中毒(低钙血症)、高钾血症(抑制心室功能)、乳酸酸中毒(组织缺血所致)。
·凝血功能障碍:稀释性凝血病、DIC、血小板功能障碍。
·体温调节:冷藏血液成分输入导致低体温,进一步恶化凝血功能。
·其他:免疫性溶血、空气栓塞等。
二、何时启动?评估与指征
缩短确定性止血手术的等待时间是复苏成功的关键。需结合致伤机制、伤情特点及生理指标综合评估。
关键预警指标(ABC评分/SI指数)
休克指数(SI)>1.0;收缩压<90mmHg;
脉压差<30mmHg;血乳酸>4mmol/L
三、核心策略
1.策略一:平衡输血(1:1:1)
大出血抢救中强烈推荐红细胞:血浆:血小板=1:1:1的比例输注。该比例旨在模拟全血,旨在早期防治凝血病,而非仅仅恢复携氧能力。
注:1个单位单采血小板约相当于10单位浓缩血小板。故实际操作中,每输注10U红细胞+1000ml血浆,需搭配1个治疗量单采血小板。
2.策略二:通用型血液 (Universal Blood)
为缩短交叉配血等待时间,推荐在院前急救及院内急诊早期使用:
低效价O型全血(LTOWB):恢复循环、携氧及凝血功能的高效策略。
“通用组合”:O型悬浮红细胞+AB型(或A型)血浆。
3.策略三:早期纤维蛋白原补充
纤维蛋白原是严重创伤后最早耗竭的凝血因子。推荐早期、足量补充冷沉淀(建议比例为每10U红细胞配合10-20U冷沉淀),以维持FIB至少大于1.5g/L,对于持续出血、重症创伤、脑外伤需大于2.0g/L。
4.临床操作要点与常见误区
(1)经验性vs目标导向
1:1:1是早期的经验性策略。在INR、血小板计数结果回报前应立即启动。一旦实验室数据(如TEG/ROTEM血栓弹力图)回报,应立即转为目标导向治疗,根据具体缺乏的成分进行精准补充。
(2)警惕血小板输注延迟
血小板给得太晚是常见错误!不要等到出血不止才想起血小板。
输注阈值:
•活动性出血:PLT<50×10⁹/L
•头颅/多发伤:目标≥100×10⁹/L
(3)关注“隐形杀手”:体温与钙
大量的FFP和RBC输入会导致枸橼酸蓄积中毒,结合血钙导致低钙血症,严重抑制心肌收缩力。
·补钙:补充葡萄糖酸钙(需监测离子钙水平)。
·保温:全程使用血液加温仪,避免低体温加重凝血障碍。
5.争分夺秒:不同成分的输注顺序
在严重创伤大出血抢救中,输注顺序并非绝对固定,但应遵循“纠正凝血障碍优先”及“制品属性决定速度”的原则:
(1)优先输注:血小板、冷沉淀
血小板:止血的“第一道防线”,一旦送达应立即输注。由于其保存温度(20-24℃)与室温接近,无需加温。
冷沉淀:含有高浓度的纤维蛋白原,且容量小(约20-30ml/U),输注速度快,能迅速提升患者凝血水平。
(2)协同输注:血浆、红细胞
同步进行:在多路静脉通路保障下,红细胞与血浆应按1:1比例同步或交替快速输注。
血浆优先:若只能通过单通路输注,推荐先输注血浆以改善凝血微环境,避免由于单纯补红细胞导致的稀释性凝血病。
临床提示:
1)冷冻制品:血浆和冷沉淀需提前解冻,应在等待解冻期间先输注红细胞或全血。
2)输注速度:在大量出血时,除血小板外,其他制品均建议使用加温加压装置快速输入。
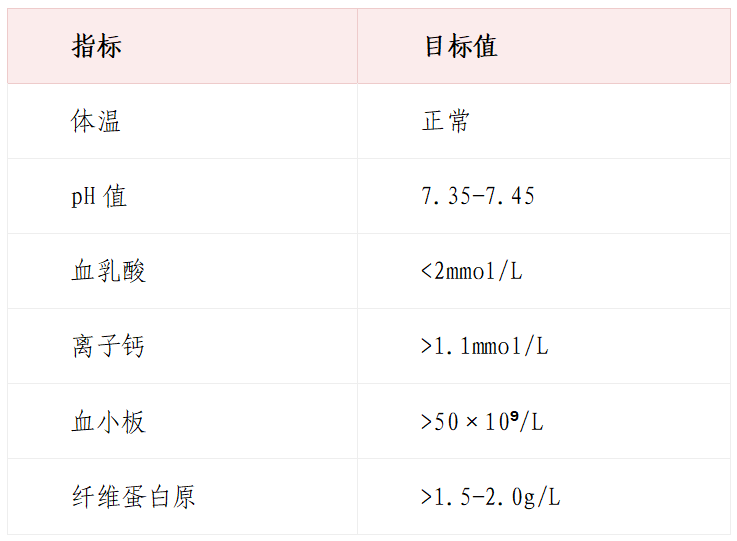
6.全程监测与复苏目标
大量输血过程中,应执行“闭环式”管理,持续监测并调整方案。复苏终点目标参考如下: